Les sténoses carotidiennes ne donnent habituellement aucun trouble, ni douleur ni symptôme neurologique, jusqu'au moment où elles se décompensent, provoquant un AVC. Le risque d'accident vasculaire cérébral dépend du degré de la sténose. La plaque d'athérome est l'élément responsable des symptômes neurologiques provoqués par une sténose carotidienne. Le traitement est toujours médical et dans certains cas chirurgical.
A) La sténose carotidienne
Une sténose carotidienne est due à l'apparition d'une plaque d'athérome qui rétrécit la lumière artérielle.
B) Formation et évolution d’une plaque d’athérome
Une plaque d'athérome peut évoluer avec apparition d’une nécrose ou d’un hématome jusqu'à l’occlusion de la carotide parfois sans donner aucun trouble au malade mais souvent en provoquant un AVC. C'est pourquoi, lorsqu'une sténose carotidienne devient serrée, il faut enlever la plaque athéromateuse par une opération.
1) Paroi d'une artère normale
Elle est constituée de 3 couches.
La couche externe, appelée adventice, est fine et très résistante.
La couche moyenne, appelée média, est épaisse et contient des fibres musculaires.
La couche interne, appelée intima, est fine et empêche la formation de caillots.
2) Formation de la plaque d'athérome
La plaque athéromateuse se forme par épaississement de la couche moyenne de la paroi artérielle (média). Elle réduit alors la lumière artérielle, entraînant une sténose carotidienne.
Une plaque de volume modéré (responsable d'une sténose inférieure à 70%) ne ralentit pas le flux sanguin et a une structure habituellement fibreuse. Elle n’entraîne qu’un risque très faible d’AVC.
3) Evolution de la plaque athéromateuse
L'augmentation de volume de la plaque d'athérome se fait, le plus souvent, progressivement sous l’effet de facteurs favorisants.

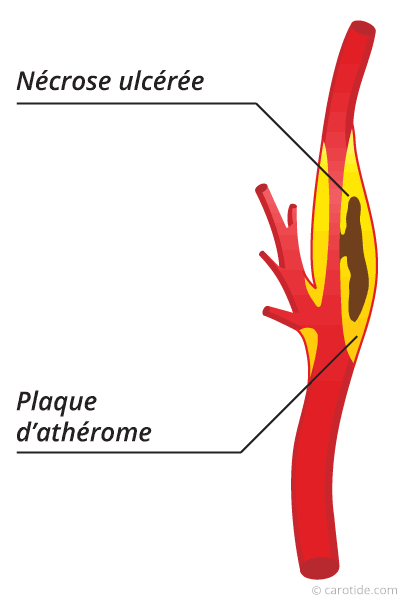
Tant que la nécrose ou l’hématome reste localisé dans la plaque d’athérome, le malade ne risque rien. Mais la nécrose ou l’hématome peut s’étendre jusqu’à l’intima (couche interne de la paroi artérielle). L’intima est alors le dernier rempart entre la nécrose et la circulation sanguine. Si elle se rompt, les tissus liquéfiés et les débris liés à la nécrose se déversent dans la circulation sanguine et migrent vers le cerveau (embolie cérébrale) provoquant un AVC (accident vasculaire cérébral).
4) Evolution ultime de la plaque d'athérome : l'occlusion de la carotide
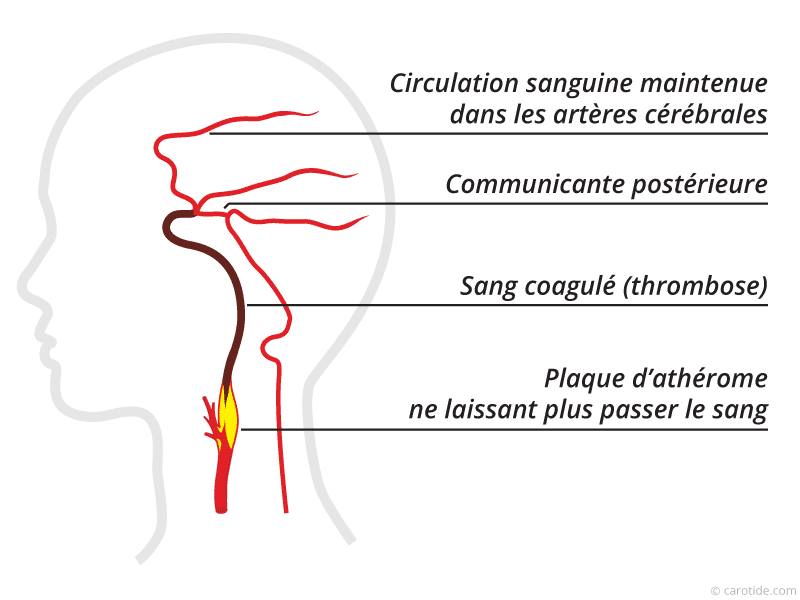
Lorsque la plaque d'athérome est tellement volumineuse que la lumière artérielle (chenal où le sang passe) est devenue filiforme, le sang ne peut plus passer et coagule. On dit alors que la carotide est occluse (bouchée ou bloquée). Le sang ne circule plus et la lumière artérielle de l'artère est remplie par un caillot.
A ce niveau il existe, chez la plupart des gens, des artères appelées communicantes qui relient les artères cérébrales entre elles. Ces artères communicantes apportent du sang au cerveau lorsque survient une occlusion. Cela explique que l’on puisse occlure une carotide sans conséquence et sans même s’en rendre compte.
Malheureusement, certains malades n’ont pas de communicante et vont faire un avc.
C) Mécanismes des AVC par sténose carotidienne.
1) Rupture de l'intima
L'intima (paroi interne de l'artère empêchant la formation de caillots) peut se déchirer. Des caillots se forment alors au contact de la plaque, se détachent, et sont emportés par le courant sanguin jusqu'à une artère cérébrale où ils se bloquent ( embolie cérébrale ), provoquant la destruction des neurones irrigués par cette artère ( infarctus cérébral)

2) Nécrose de la plaque d'athérome
Si la plaque d'athérome se nécrose (liquéfaction) et si cette poche de nécrose se rompt dans la lumière artérielle, des débris nécrotiques sont emportés par le courant sanguin vers les artères cérébrales avec les mêmes conséquences que dans le cas précédent.
3) Sténose de la carotide serrée avec débit sanguin cérébral insuffisant
Lorsque la sténose carotidienne est tellement serrée que le sang ne passe plus, les communicantes du polygone de Willis prennent le relai. Mais si ces communicantes sont de petit calibre ou inexistantes, il n’y a plus assez de sang, et donc d’oxygène, qui arrive au cerveau. Alors, les neurones de certaines régions du cerveau ne fonctionnent plus (AIT), ou pire sont détruits (infarctus cérébral).
Infarctus cérébral dû à une sténose carotidienne très serrée et à l'absence de communicante du polygone de willis.
4) Thrombose de la carotide et des artères cérébrales
D) La mesure des sténoses carotidiennes.
Le degré de sténose d'une carotide est un élément important de la décision thérapeutique. La sténose est évaluée par écho Doppler, angioscanner, AngioIRM ou artériographie.

E) Les degrés de sténose de la carotide.
Plus une sténose de la carotide est serrée, plus elle est à risque d'AVC.
1) Très modérée (inférieure à 50 % ECST ou 0 % NASCET).
Elle est due à une plaque athéromateuse de petite taille et n'entraîne qu'exceptionnellement un risque d'AVC.
2) Modérée (entre 50 et 70 % ECST soit 0 à 40 % NASCET).
Elle est due à une plaque d'athérome assez volumineuse, mais qui n'entraîne un risque élevé d'AVC que dans des conditions particulières, notamment chez les patients qui ont déjà fait AVC du même côté.
Elle ne relève pas d'un traitement chirurgical en l'absence de symptôme neurologique car le risque d'AVC est faible.
3) Assez serrée (entre 70 et 80 % ECST soit 40 à 60 % NASCET).
Son traitement est chirurgical lorsqu'elle a donné des symptômes, car dans ce cas la plaque d'athérome est devenue instable, et seulement médical en l'absence de symptôme.
4) Serrée (entre 80 et 90 % ECST soit 60 à 80 % NASCET).
Le risque d’AVC est élevé car la sténose est due à une plaque athéromateuse très volumineuse qui entraîne un risque d’embolie cérébrale par des débris athéromateux ou des caillots, et un risque de bas débit sanguin cérébral.
Elle doit être opérée, que le malade ait eu des symptômes ou non.
5) Hyperserrée (supérieure à 90 % ECST soit supérieure à 80 % NASCET).
Il s'agit d'une urgence chirurgicale lorsque cette sténose est symptomatique, et d'une indication chirurgicale lorsqu'elle est asymptomatique.
6) Occlusive (100 % ECST ou NASCET) encore dite complètement bouchée ou complètement bloquée.
Elle ne doit pas, sauf exception, être opérée, car en l'absence de symptôme le cerveau est perfusé par l'autre carotide. Le risque d'AVC est donc très faible. Le risque d'une opération serait élevé car le chirurgien risquerait de mobiliser le caillot bloqué à l'entrée du cerveau.
Attention : l'attitude à avoir face à une sténose carotidienne, qui est décrite ici, correspond aux situations les plus fréquemment rencontrées et exclut de nombreux cas particuliers.
F) Les risques d'AVC liés aux sténoses carotidiennes et aux plaques d'athérome.
Le risque d'AVC par sténose carotidienne dépend de nombreux facteurs :
1) Le degré de sténose carotidienne.
Plus une plaque d'athérome est volumineuse, plus elle risque de se rompre et d'envoyer des caillots ou des fragments d'athérome dans les artères cérébrales.
Lorsque la sténose carotidienne devient supérieure à 70 %, elle ralentit le flux sanguin vers le cerveau, qui peut souffrir d'un manque d'oxygène.
2) L'existence de symptômes d'AVC.
Lorsqu'apparaissent des signes d'AVC : paralysie, trouble du langage, perte de la vision d'un oeil, cela signifie que la paroi interne de la plaque d'athérome a commencé à se fissurer et devient dangereuse.
Il devient urgent d'enlever la plaque.
3) La structure de la plaque athéromateuse.
Une plaque d'athérome très calcifiée a un risque d'AVC plus faible qu'une plaque d'athérome non calcifiée, encore appelée molle ou hypodense. Une plaque athéromateuse hypodense peut se nécroser, et si cette nécrose se rompt dans la lumière artérielle, elle libère le matériel athéromateux qui va aller occlure les artères cérébrales et provoquer l’AVC.
4) L'existence d'une ulcération de la plaque d'athérome.
L'ulcération d'une plaque d'athérome est visible en écho Doppler ou en angiographie.
Elle correspond au vide laissé par le matériel athéromateux qui a migré vers le cerveau. Il n'y a donc plus de barrière entre le matériel athéromateux constituant la nécrose et le flux sanguin alimentant le cerveau. Le risque d'AVC est donc très élevé.
Le risque d'AVC dépend de la présence et de l'association de ces différents critères. En voici quelques exemples.
Risque d'AVC à deux ans en fonction du degré de sténose carotidienne, de l'existence de symptômes, de la structure de la plaque et de l'existence d'une ulcération.
G) Traitement médical et chirurgical d'une sténose carotidienne.
Tous les malades ayant une sténose carotidienne doivent avoir un traitement médical associant un médicament fluidifiant, antiaggrégant plaquettaire ou anticoagulant, pour éviter la formation de caillots, un traitement pour faire baisser le cholestérol, un traitement contre l'hypertension artérielle, et un traitement normalisant la glycémie en cas de diabète.
Chez certains malades qui ont une plaque athéromateuse à risque élevé d’AVC il sera nécessaire de faire une opération appelée endartériectomie carotidienne pour enlever la plaque d’athérome.
F) Comment prévenir la formation d'une plaque d'athérome.
Pour faire simple, afin de limiter le risque de formation des plaques d'athérome, il faut éviter le tabac, avoir une alimentation riche en légumes et en fruits, limiter la consommation d'aliments riches en graisses ou en sucres, et faire de l'exercice (une demi heure à une heure de marche tous les jours suffit).
Lorsque la plaque athéromateuse est de petite taille et que le patient n’a pas fait d’AVC, elle n’est pas dangereuse et doit être laissée en place.
Lorsque l’on détecte une plaque d’athérome chez un patient ayant fait un AVC, il faut s’assurer qu’il n’y a pas d’autre cause à cet AVC, notamment cardiaque. C’est d’autant plus indispensable lorsque la plaque d’athérome est de taille modérée.