Le chémodectome de la bifurcation carotidienne, encore appelé tumeur glomique ou paragangliome est presque toujours bénin et d’évolution lente et locale. Son traitement est essentiellement chirurgical.
Le chémodectome de la bifurcation carotidienne : un paragangliome parasympathique.
Le chémodectome de la bifurcation carotidienne est un paragangliome parasympathique développé à partir des chémorécepteurs du glomus carotidien. Contrairement aux paragangliomes sympathiques tel le phéochromocytome, il ne sécrète habituellement pas de substance vaso-active. Il est aussi presque toujours bénin et à lent développement local. Le seul risque est alors l’envahissement des tissus de voisinage, artères carotides et nerfs crâniens, lorsqu’il se développe.
Certains paragangliomes sont à transmission génétique ce qui nécessite une enquête familiale.
Il existe cependant de très rares cas de chémodectomes sécrétants et de chémodectomes malins qui justifient leur recherche systématique et l’analyse des ganglions prélevés en cas d’opération.
Comment se manifeste un chémodectome de la bifurcation carotidienne non sécrétant ?
Cliniquement si le chémodectome n’est pas sécrétant (98 % des cas), il n’entraîne aucun symptôme au début.
Lorsqu’il devient plus volumineux il se manifeste par une masse cervicale peu douloureuse voire indolore .
En l’absence d’exérèse chirurgicale il va se développer et engainer progressivement les artères, carotide interne et externe, et les nerfs crâniens de voisinage, nerf pneumogastrique, grand hypoglosse, glossopharyngien, laryngé supérieur, et la chaîne sympathique, entraînant des symptômes en relation avec ces atteintes nerveuses et compliquant la prise en charge chirurgicale.
Ultérieurement, la tumeur va s’étendre vers la base du crâne, l’œsophage et la trachée, provoquant dysphonie et dysphagie.
Si le chémodectome comprime la lumière de la carotide interne jusqu’à entraîner l’occlusion de celle-ci, il peut provoquer un AVC.
Les exceptionnels chémodectomes sécrétants se manifestent par des poussées hypertensives, des palpitations et de la diarrhée.
Les exceptionnels chémodectomes malins se compliquent de métastases.
Bilan et examens complémentaires du chémodectome carotidien.
L’interrogatoire recherche des formes familiales et des symptômes évocateurs de sécrétion endocrine.
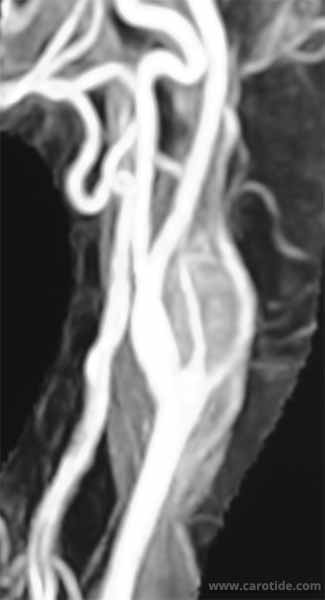
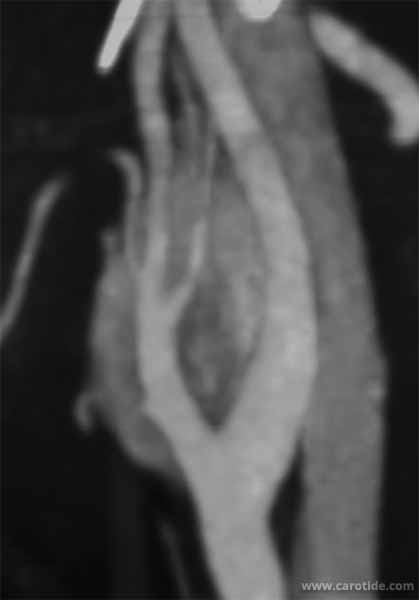
Une angio-IRM ou un angioscanner vont affirmer le diagnostic et préciser la taille du chémodectome, son rapport avec les éléments de voisinage et l’existence éventuelle d’un chémodectome controlatéral. Une analyse du polygone de Willis est utile au cas où le clampage ou la ligature de la carotide serait nécessaire. L’artériographie n’est plus guère utilisée, elle montrerait l'hypervascularisation de la tumeur. L'imagerie pré-opératoire ne nous a pas permis de déterminer les cas où la tumeur envahissait la paroi artérielle.
Un dosage des métanéphrines, sur les urines de 24 heures pendant trois jours, recherche une forme sécrétante.
Un PET scanner recherche d’autres localisations de cette tumeur.
La recherche génétique d’une mutation du gène codant la succinate deshydrogénase (SDH) a pour but de rechercher une forme familiale et d’évaluer la dangerosité éventuelle du chémodectome.
Traitement chirurgical.
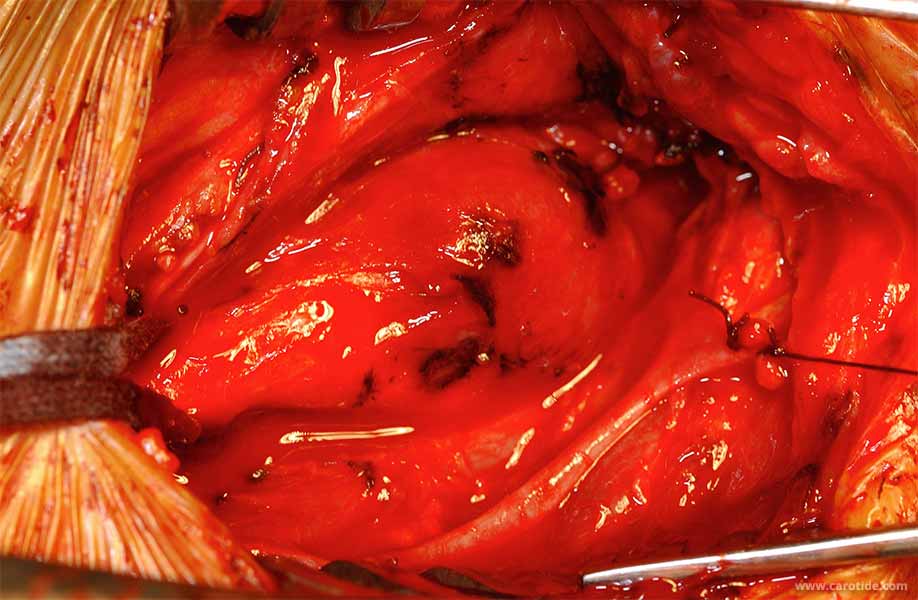
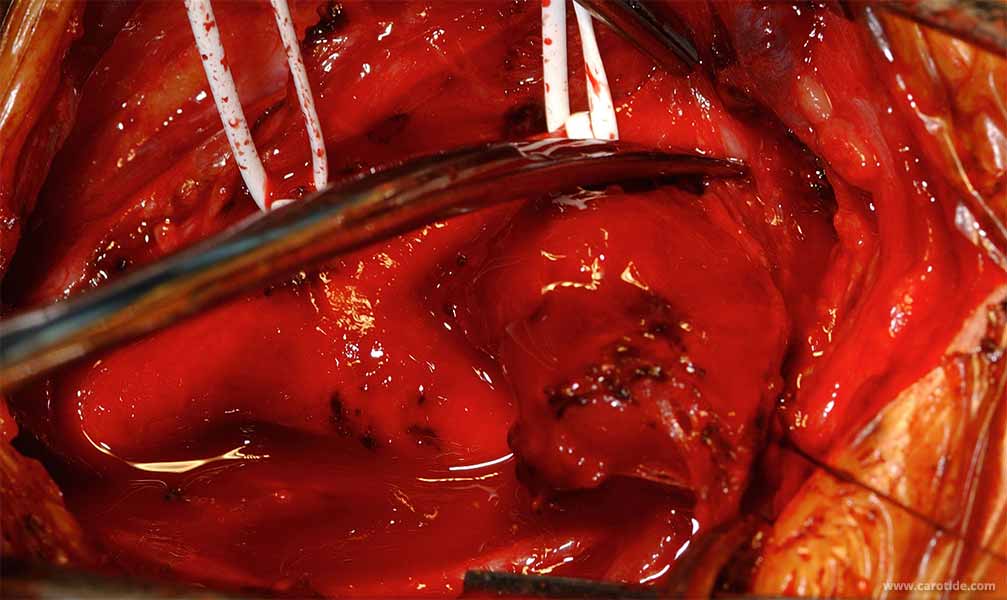
Le traitement radical de cette tumeur bénigne est l’exérèse chirurgicale.
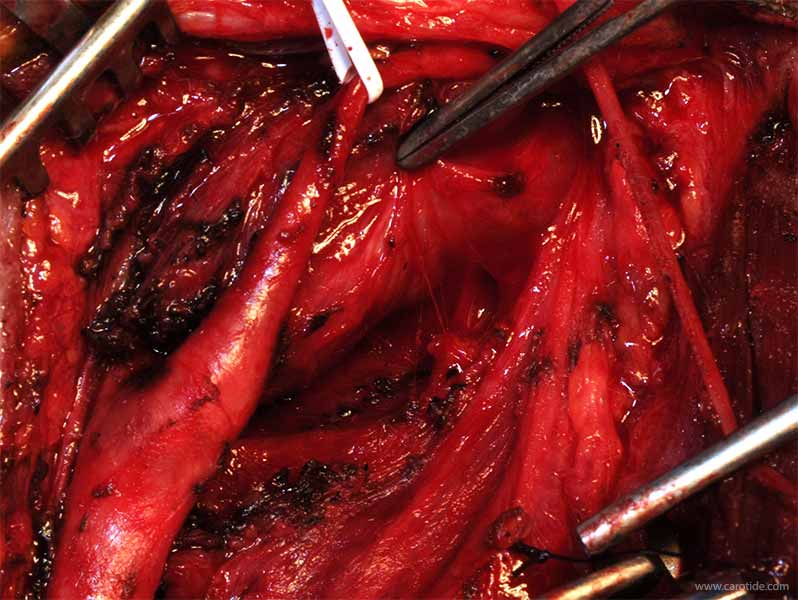
Celle-ci est rendue technique par le caractère hyper vascularisé du chémodectome et sa proximité avec les vaisseaux carotidiens. Elle est idéalement réalisée par un chirurgien vasculaire.
L’opération du chémodectome, faite sous anesthésie générale, peut être précédée d’une embolisation pour limiter le saignement peropératoire mais cette embolisation augmente l’inflammation locale et complique le geste chirurgical. Il est préférable de ne pas y recourir car les techniques actuelles d'hémostase chirurgicale permettent de limiter le saignement au strict minimum.
Dans les rares cas de forme sécrétante, l’anesthésiste est vigilant aux grandes variations tensionnelles péri opératoires.
Dans les formes peu étendues, le chirurgien libère le chémodectome des vaisseaux et des nerfs qui l’entourent, sans qu’il soit nécessaire de clamper les carotides. Le chémodectome et les ganglions adjacents sont envoyés pour examen anatomopathologique afin de détecter une exceptionnelle tumeur maligne.
Dans les formes envahissant la paroi des artères, il peut être nécessaire de réséquer la carotide externe ou la carotide interne et dans ce cas faire un pontage veineux ou prothétique. Dans les rares formes très étendues où un pontage serait très compliqué à réaliser, il est possible de lier la carotide, sans complication, si le polygone de Willis est fonctionnel. Dans ce cas il est préférable de maintenir un traitement anticoagulant pendant une quinzaine de jours après l’opération.
Lorsqu'il s'associe au paragangliome une sténose athéromateuse de la bifurcation carotidienne supérieure à 50% ECST, il est préférable de l'enlever car une réintervention ultérieure aurait un risque opératoire plus élevé.
Dans les formes engainant les nerfs crâniens, les séquelles dépendront des résections nécessaires.
Dans les formes très envahissantes, lorsqu'une exérèse chirurgicale n’est pas possible, la radiothérapie permet souvent de limiter l’évolution du paragangliome.
________________________________________
Technique chirurgicale d'exérèse d'une tumeur glomique de la bifurcation carotidienne
________________________________________
Chirurgie des paragangliomes en fonction de leur extension.
Petit chémodectome.
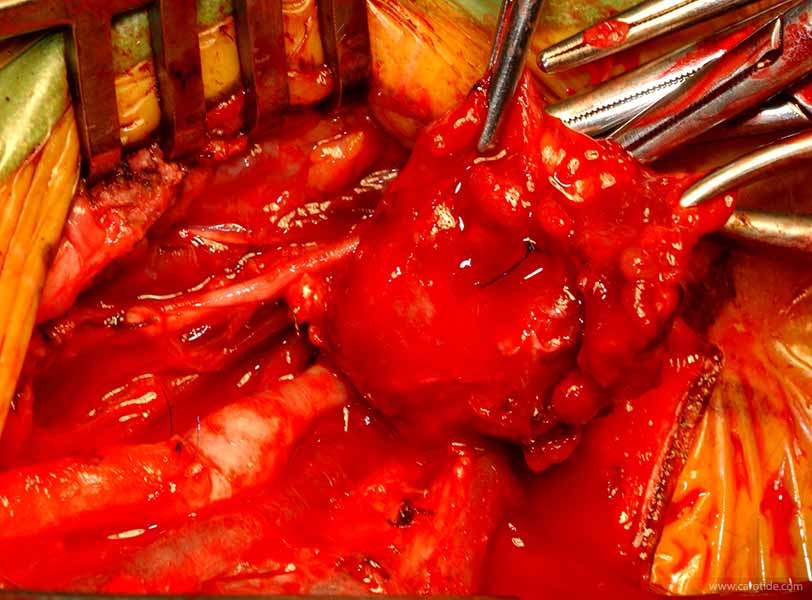
Petit paragangliome découvert lors du bilan systématique d’une forme familiale.
Ses dimensions modérées rendent l’opération plus facile, et l’hémostase est réduite.
Pièce opératoire
________________________________________
Chémodectome à développement postérieur.
L’opération d'un paragangliome à développement postérieur n'est pas plus difficile qu'une localisation standard.
Cette tumeur glomique de petite taille s’est développée en dedans de la bifurcation carotidienne.
Pièce opératoire
________________________________________
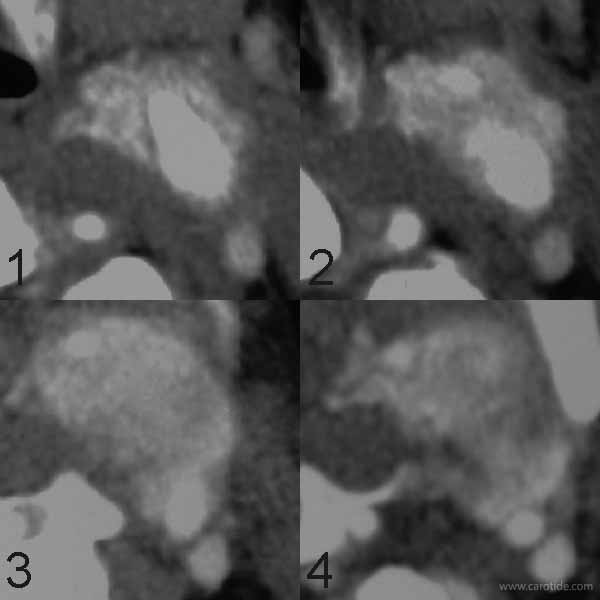
Chémodectome envahissant la paroi de la carotide externe.
Dans notre expérience, il n'est pas possible de prévoir l'envahissement de la paroi artérielle par le paragangliome.
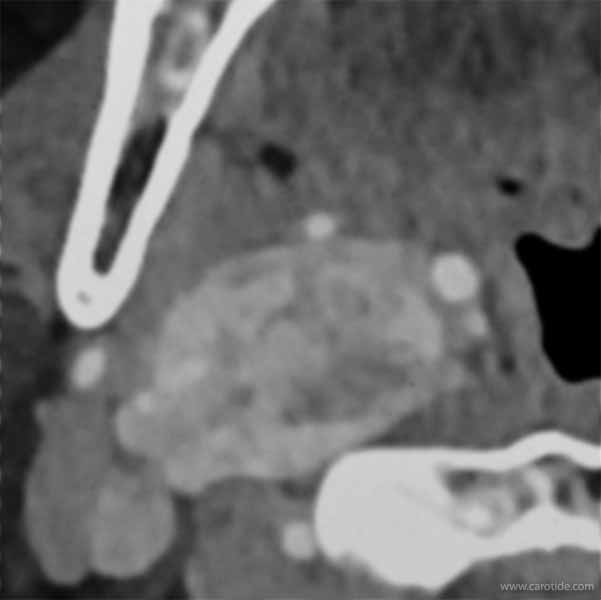
Les coupes natives 2 et 3 de l'angioscanner montrent l'engainement de l'origine de la carotide externe par le paragangliome.
Lorsque la tumeur glomique envahit la paroi de la carotide externe, ici juste à son origine, celle-ci est enlevée avec la tumeur et l’ostium de la carotide externe est suturé par un surjet transversal de monofil 2/0.
________________________________________
Chémodectome envahissant la paroi de la carotide externe et de la carotide interne.
Lorsque la tumeur glomique envahit la paroi de la carotide interne, il est nécessaire de clamper la bifurcation carotidienne et de faire un pontage.
________________________________________
Chémodectome sur bifurcation carotidienne haute.
Les paragangliomes sur bifurcation carotidienne haute se terminent près de la base du crâne et l’on peut craindre des lésions des nerfs crâniens, notamment le nerf glosso-pharyngien.
Sur les coupes natives 1 et 2 de l'angioscanner, les artères, et donc probablement les nerfs crâniens, sont refoulés à la périphérie de la tumeur glomique. La coupe 3 située sous la base du crâne montre qu'il n'y pas de tissu tumoral autour de la carotide interne. On pouvait donc supposer que cette tumeur n’envahissait pas les structures de voisinage et qu'en restant à son contact, elle puisse être enlevée sans séquelle. Le jeune âge de ce patient (22 ans) est un argument supplémentaire pour intervenir chirurgicalement.
.
Les suites opératoires ont été marquées par une parésie transitoire du nerf grand hypoglosse.
________________________________________
Chémodectome associé à une sténose carotidienne asymptomatique.
Lorsqu’une sténose carotidienne, associée à une tumeur glomique, a un degré de sténose supérieur à 50% en critères ECST, il est préférable de l’enlever dans le même temps opératoire que la tumeur glomique. Une endartériectomie carotidienne ultérieure en cas d’évolution de la plaque athéromateuse serait effectuée dans la fibrose péri-artérielle avec un risque de lésion des nerfs crâniens plus important.
________________________________________
Chémodectome associé à une sténose carotidienne symptomatique.
En cas d’AVC dû à une sténose carotidienne, s’il existe un paragangliome associé, celui-ci est enlevé après clampage de la bifurcation carotidienne, ou au moins de la carotide commune.
________________________________________
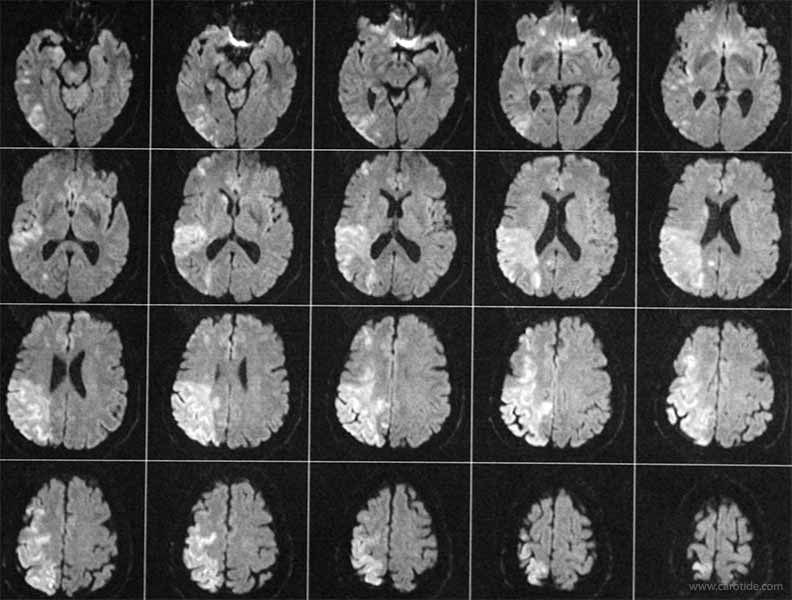
Chémodectome occluant la carotide interne avec AVC.
Lorsque le chémodectome entoure la carotide interne, il peut la comprimer progressivement jusqu’à l’occlusion. Cette occlusion peut être asymptomatique ou, comme dans le cas présenté ici, provoquer un AVC par la formation d’un caillot à partir de la thrombose du chenal carotidien.
Jeune femme hospitalisée pour un accident vasculaire cérébral.
L’imagerie cérébrale montre un infarctus hémisphérique gauche.
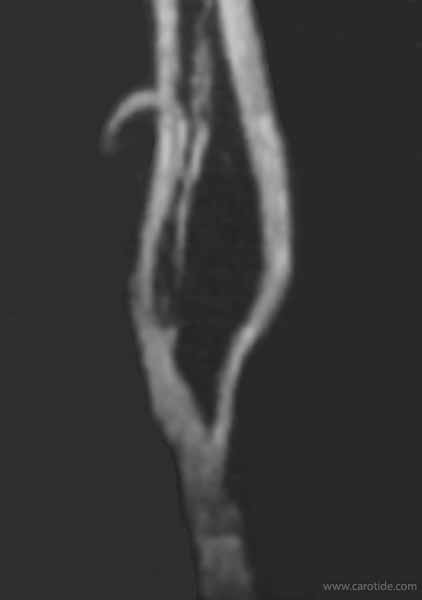
L’artériographie montre la quasi-occlusion de la carotide interne et l’existence d’un chémodectome.
Sur les coupes natives de l’angio-scanner on voit le chémodectome, entre la carotide externe et la veine jugulaire, Enserrant la carotide interne filiforme.
L’artériographie cérébrale montre la perméabilité du polygone de Willis.
Coupe transversale du chémodectome montrant la carotide interne enserrée avec une lumière artérielle filiforme contenant du thrombus.
________________________________________
Paragangliome traité par radiothérape
Lorsqu’un chémodectome est volumineux, son exérèse chirurgicale a un risque important de lésion des nerfs crâniens. Il est, dans ce cas, préférable de commencer par de la radiothérapie.
C’est l’option qui a été choisie pour ce patient, âgé de plus de 70 ans, dont le paragangliome de 55 mm de long était situé sur une bifurcation carotidienne haute et s’étendait jusqu’à la base du crâne.
Les reconstructions en angioscanner montrent la situation de la tumeur glomique.
Les coupes natives confirment l’extension du paragangliome et ses rapports avec les structures de voisinage.
Evolution après radiothérapie
Un an après la radiothérapie, l'IRM de contrôle montre la réduction de la taille du chémodectome de 55 à 50 mm. Deux ans après elle est à 42 mm. La sensation de corps étranger dans la gorge a disparu.
________________________________________
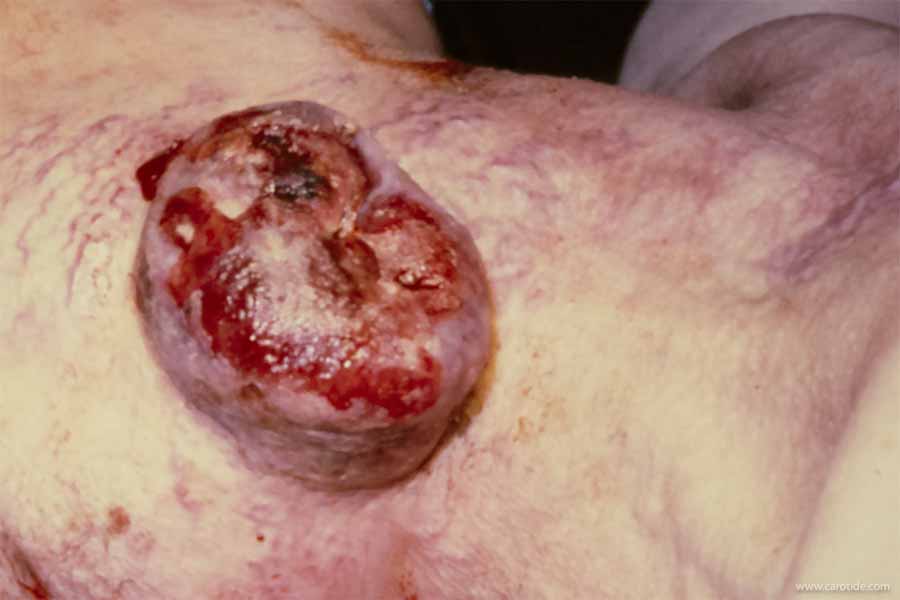
Tumeur glomique très évoluée.
Une tumeur glomique est bénigne mais lorsqu'elle n'est pas traitée, elle se développe progressivement et envahit les structure de voisinage.
Celle-ci s'est extériorisée à la peau.
________________________________________